Scientific journal
Modern high technologies
ISSN 1812-7320
"Перечень" ВАК
ИФ РИНЦ = 1,279
EFFECT OF SPEECH THERAPY REHABILITATION ON THE QUALITY OF LIFE OF INDIVIDUALS WITH PROGRESSIVE CEREBELLAR DYSARTHRIA
Введение
Последние десятилетия отмечены как значительным прогрессом в сфере нейронаук, так и расширением логопедического инструментария теоретического и практического значения. На современном этапе оказание коррекционно-педагогической помощи взрослым пациентам предусматривает применение комплексного (медико-психолого-педагогического) подхода к абилитации.
Необходимость реабилитационной помощи и ее внедрение в Российской Федерации определяются следующим нормативно-правовым обеспечением:
▪ Приказом Министерства здравоохранения РФ от 31 июля 2020 г. № 788н «Об утверждении Порядка организации медицинской реабилитации взрослых» [1];
▪ Концепцией развития в Российской Федерации системы комплексной реабилитации и абилитации инвалидов, в том числе детей-инвалидов, на период до 2025 года (утверждена распоряжением Правительства Российской Федерации от 18 декабря 2021 г. № 3711-р) [2];
▪ Планом мероприятий по реализации Концепции развития в Российской Федерации системы комплексной реабилитации и абилитации инвалидов, в том числе детей-инвалидов, на период до 2025 года (утвержден распоряжением Правительства Российской Федерации от 16 августа 2022 г. № 2253-р) [3];
▪ Приказом Министерства здравоохранения РФ от 2 мая 2023 г. № 206н «Об утверждении Квалификационных требований к медицинским и фармацевтическим работникам с высшим образованием», согласно которому с 1 сентября 2023 года в перечень специалистов с высшим немедицинским образованием включена должность «Медицинский логопед» [4];
▪ Приказом Минтруда России от 13.03.2023 № 136н «Об утверждении профессионального стандарта “Педагог-дефектолог”» (зарегистрировано в Минюсте России 14.04.2023 № 73027) [5].
Специализированная реабилитация лиц с заболеваниями нервной системы впервые была проведена в НИИ неврологии АМН СССР (в настоящее время ФГБНУ «Научный центр неврологии») в 1964 году. В 1960-х гг. сотрудники неврологического отделения Э.С. Бейн, Л.Г. Столярова, Г.Р. Ткачева сформулировали принципы восстановительного обучения пациентов с нарушениями сосудистой этиологии [6, 7].
Важным аспектом речевой реабилитации служит персонифицированный подход при условии раннего включения логопеда в коррекционно-педагогический процесс [8, 9].
Речь является сложной, динамической функцией, с помощью которой человек выражает свои мысли и эмоции, реагирует на окружающую среду, поэтому вопрос изучения речи при различных нейродегенеративных заболеваниях приобретает все большую актуальность.
Согласно медико-статистическим данным, в мире нейродегенеративной патологией страдают около 30 миллионов человек, при этом к 2030 году их количество увеличится вдвое, а к 2050 г. – вчетверо [10]. В настоящее время насчитывается свыше тысячи болезней нервной системы, включающих двигательные расстройства с вовлечением экстрапирамидной и мозжечковой систем [11]. Тенденция к росту распространенности неврологических расстройств, среди которых значительную долю составляют наследственные атаксии, определяет необходимость изучения места и роли психолого-педагогического направления в комплексной реабилитации. Наследственные атаксии представляют собой весьма гетерогенную группу прогрессирующих заболеваний, характеризующихся шаткостью походки, нарушением координации движений глаз, речи и рук, ассоциированными с атрофией мозжечка [12].
Мозжечковая дизартрия (МД) рассматривается в сочетании с атаксией (от греч. ἀταξία – «беспорядок, отсутствие дисциплины, неразбериха»). Термин «атаксия» используется в научной литературе еще со времен Гиппократа, был предложен Гийоном Дюшенном в 1858 г. для описания сенсорной дискоординации при поражении задних столбов спинного мозга. Дизартрия была описана при заболеваниях мозжечка с XIX века, при этом нарушение сенсомоторного контроля, являющееся главной особенностью мозжечково-моторного синдрома, было признано ядром мозжечковой дизартрии, характерными симптомами которой являются замедление и неточность артикуляционных движений, нарушения просодики и плавности речи. По мнению Л.С. Выготского, речь немыслима без речевого дыхания (отличающегося по многим характеристикам от физиологического), являющегося базовым даже для внутренней речи с ее малейшими речевыми движениями [13, с. 170]. Лингвисты также подчеркивают, что основой ритмической организации речи (слогоделения) является именно речевое дыхание. Среди «многоаспектных характеристик устного высказывания плавность речи выступает как общий биологический показатель координации темпо-ритмических характеристик речевого выдоха и семантико-синтаксического планирования высказывания» [14].
Классификации дизартрии разработаны с разных позиций, при этом речевые нарушения у взрослых пациентов могут быть соотнесены с локализацией органического поражения мозга [15, с. 37]. В системе реабилитации автор применяет понятие «мозжечковая дизартрия», что соответствует атактической форме дизартрии с позиций синдромологического подхода. МД прогрессирует с течением времени и является облигатным признаком редких орфанных заболеваний: атаксии Фридрейха (АФ) и спиноцеребеллярной атаксии (СЦА).
Атаксия Фридрейха – первая нозологически самостоятельная форма наследственных атаксий, выделенная назад из общей группы локомоторной атаксии немецким патоневрологом Николаусом Фридрейхом в 1863 году [16]. Заболевание характеризуется атрофией мозжечка и дегенерацией задних и боковых канатиков спинного мозга, встречается с частотой 1–5 на 100 тысяч населения; симптомы обычно появляются в возрасте от 5 до 20 лет, поражая молодых людей и проявляясь медленно прогрессирующей нестабильностью, дисметрией и дизартрией, что вызывает потерю независимой походки и тяжелую инвалидность [17].
Спиноцеребеллярная атаксия – группа генетически разнородных наследственных заболеваний неврологического характера, проявляющихся различными расстройствами мозжечка и базальных ядер головного мозга. Первый случай СЦА описал в 1993 г. профессор Гарри Орр, распространенность заболевания составляет в среднем 1 на 100 тыс. населения, при этом в России повышенным регионом накопления лиц с СЦА является Якутия [18]. По мере прогрессирования болезни у пациентов с СЦА проявляются нарушения координации движений, неразборчивая речь с последующим присоединением расстройств глотания и дыхания, что, в свою очередь, приводит к риску аспирационной пневмонии и повышению смертности.
При мозжечковой дизартрии значительно снижается качество жизни (КЖ) из-за социальной изоляции, неполной трудовой занятости и трудностей с выполнением повседневных задач. Перед пациентами с прогрессирующей дизартрией встают проблемы приспособления к речевому дефекту, изменения ролевого статуса в семье и потери профессии, в связи с этим логопедическая реабилитация приобретает особую клинико-педагогическую и социальную значимость.
Всемирная организация здравоохранения рассматривает качество жизни как «восприятие индивидами их положения в жизни в контексте культуры и систем ценностей, в которых они живут в соответствии с их целями, ожиданиями, стандартами и заботами» [19, с. 23]. Оптимальное КЖ неразрывно связано с коммуникативной функцией и экспрессивной речью. Ряд авторов рассматривают коммуникацию с позиции специфического обмена информацией, процесса передачи ее эмоционального и интеллектуального содержания. На практике неврологи нередко недооценивают клиническое значение дизартрических расстройств у пациентов с приобретенной МД, приуменьшая их влияние на качество жизни и не направляя на своевременную консультацию к логопеду. Особую значимость этот фактор приобретает на фоне латентного временного интервала между моментом осознания симптомов и постановкой точного диагноза, описанного в научной литературе как «одиссея» [20], в течение которой пациенты могут не получать надлежащего лечения и консультирования.
Знание степени выраженности коммуникативного нарушения позволяет специалистам назначать и обеспечивать оптимальную речевую реабилитацию. В соответствии с Международной классификацией функционирования, инвалидности и здоровья (МКФ) [21], логопед выявляет и оценивает: 1) нарушения структуры и функций тела; 2) ограничения личности в активности и участии, включая функциональный статус в общении, межличностных взаимодействиях, самообслуживании и обучении; 3) контекстуальные (экологические и личностные) факторы, которые служат препятствиями или факторами, способствующими успешному общению и участию в жизни; 4) влияние нарушений общения на качество жизни и функциональные ограничения, связанные с преморбидными социальными ролями и способностями индивида, а также влияние на их сообщество (рис. 1).
В иностранной литературе представлено значительное количество публикаций по вопросу диагностики и коррекции речи при мозжечковых нарушениях, однако в области отечественной специальной педагогики проблема оказания помощи взрослым пациентам данной нозологии недостаточно разработана, отсутствуют педагогические рекомендации по восстановлению речи, голоса и глотания у лиц с прогрессирующей приобретенной дизартрией. В зарубежной клинической практике рекомендуется проведение логопедической реабилитации, при этом представленных результатов исследований недостаточно для определения эффективности речевого воздействия [22], что побудило автора впервые обратиться к проблеме приобретенных речевых нарушений в области редких заболеваний при дегенерации мозжечка.
Целью настоящего исследования являлось изучение влияния логопедической реабилитации на качество жизни пациентов с прогрессирующей мозжечковой дизартрией.
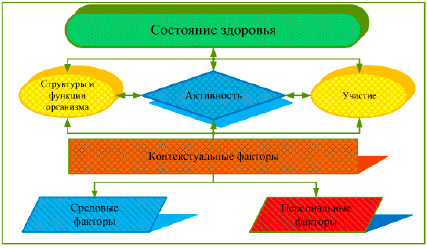
Рис. 1. Взаимосвязь между составляющими МКФ
Материалы и методы исследования
В период с 2021 по 2022 гг. на базе 5-го неврологического отделения с молекулярно-генетической лабораторией ФГБНУ «Научный центр неврологии» на стационарном лечении находились 20 (100%) пациентов с мозжечковой дегенерацией (средний возраст 37,5±15,3 года), 12 (60%) мужчин и 8 (40%) женщин, которые были распределены по 10 человек в экспериментальную группу (ЭГ) с интенсивной речевой реабилитацией и контрольную группу (КГ) со стандартным оказанием логопедической помощи в стационаре. Малый объем выборки обусловлен тем, что мозжечковая атаксия является редким орфанным заболеванием.
Критериями включения в исследование являлись: пациенты обоих полов в возрасте от 18 до 75 лет; дебют заболевания до 50 лет; прогрессирование заболевания в течение более 1 года; наличие жалоб на речь/голос/глотание.
Критерии невключения в исследование: выраженные психические расстройства и наличие тяжелой соматической патологии; неспособность следовать инструкциям. От каждого пациента получено добровольное информированное согласие, при этом обследуемые имели право прекратить свое участие на каждом из этапов исследования. В течение всего логопедического воздействия фармакологическая терапия у пациентов не менялась.
По основным показателям (возрасту, полу, форме атаксии, степени выраженности дизартрии) различий не было зафиксировано (р≥0,05), группы признаны сопоставимыми. В представленном исследовании ранняя (G11.1) и поздняя мозжечковая (G11.2) атаксии по Международной классификации болезней 10-го пересмотра были представлены в равной степени (50%) у лиц обеих групп, атрофия червя мозжечка отмечалась в 95% случаев. У 4 пациентов (20%) общей выборки манифестация заболевания отмечалась в 4 года и 6 лет, что представляется значимым фактором при диагностике и подборе коррекционной программы. Со всеми пациентами осуществляли комплексное медицинское, логопедическое и нейропсихологическое обследование на момент госпитализации и при выписке из стационара, нейровизуализационное исследование на аппарате магнитно-резонансной томографии. Исходные характеристики лиц с прогрессирующей МД экспериментальной группы, в которой средний возраст по выборке составил 38,7±14,8 года, возраст дебюта 26,6±16,2 года, длительность заболевания 12,1±9,8 года, приведены в таблице.
Констатирующий эксперимент состоял из нескольких этапов.
I. Подготовительный этап, включающий анализ статистических данных пациентов, поступающих в 5-е неврологическое отделение нейрогенетики «Научного центра неврологии», с учетом пола, возраста, клинического диагноза, социального статуса.
Клинические характеристики пациентов экспериментальной группы с прогрессирующей мозжечковой дизартрией
|
Пациент (№) |
Возраст (лет) |
Пол |
Диагноз |
Дебют (лет) |
Длительность (лет) |
Вид МА |
Степень выраженности дизартрии |
Атрофия червя |
Атрофия полушарий мозжечка |
|
|
Ранняя МА |
Поздняя МА |
|||||||||
|
П.1 |
35 |
М |
СЦА |
33 |
2 |
|
легкая |
|
||
|
П.2 |
31 |
М |
СЦА |
21 |
10 |
|
умеренная |
|
||
|
П.3 |
21 |
М |
СЦА |
17 |
4 |
|
легкая |
|
|
|
|
П.4 |
73 |
М |
СЦА |
58 |
15 |
|
легкая |
|
||
|
П.5 |
51 |
Ж |
атаксия Фридрейха |
24 |
27 |
|
умеренная |
|
||
|
П.6 |
24 |
Ж |
атаксия Фридрейха |
4 |
20 |
|
умеренная |
|
||
|
П.7 |
33 |
Ж |
СЦА |
6 |
27 |
|
легкая |
|
||
|
П.8 |
42 |
М |
СЦА |
38 |
4 |
|
легкая |
|
|
|
|
П.9 |
37 |
Ж |
СЦА |
27 |
10 |
|
умеренная |
|
|
|
|
П.10 |
40 |
Ж |
СЦА |
38 |
2 |
|
умеренная |
|
|
|
Примечание: МА – мозжечковая атаксия; СЦА – спиноцеребеллярная атаксия.
II. Диагностическое обследование лиц с дизартрией (сбор анамнеза; анализ данных визуализации зоны повреждения головного мозга; проведение психолого-педагогического обследования речи; составление логопедического заключения).
III. Выделение доменов МКФ, значимых для логопедической реабилитации взрослых пациентов с мозжечковой дизартрией; составление речевого МКФ-профиля обследуемых с целью определения реабилитационного потенциала и организации персонифицированной логопедической работы.
Комплексное психолого-педагогическое обследование пациентов включало: 1) оценку выраженности речевых симптомов по шкале дизартрии (ШД) в баллах [23]; 2) измерение времени максимальной фонации (ВМФ); 3) шкалу оценки пищевого поведения EAT-10 для выявления риска дисфагии [24]; 4) шкалу SARA (блок «Речь») [25]; 5) субъективную оценку пациентом речевой функции по шкале VHI-10 [26]; 6) оценку реабилитационного потенциала по доменам МКФ, значимым в логопедии [27]; 7) оценку качества жизни по шкале WHOQOL-BREF [28]. Результаты проведенного обследования по традиционной схеме не выявили качественной специфики речевых нарушений, в связи с чем автор дополнительно разработал опросный лист для изучения факторов, влияющих на качество речи и коммуникацию лиц с МД.
Анализ психолого-логопедической диагностики позволил разработать персонифицированную программу логопедической реабилитации лиц с МД в рамках обучающего эксперимента. Программа интенсивного речевого воздействия в экспериментальной группе (в отличие от стандартного логопедического воздействия в контрольной группе) была рассчитана на 12 недель, все 10 (100%) обследуемых прошли курс речевой реабилитации из 10 занятий в стационаре, 6 (60%) пациентов продолжили заниматься амбулаторно (10 занятий) и 8 (80%) пациентов – дистанционно (10 занятий дважды в неделю). Логопедическая работа строилась на основе доменов, классифицируемых в МКФ, выделенных на основании полученных данных констатирующего эксперимента. Восстановительные занятия проводили ежедневно в утренние часы, длительность индивидуальной процедуры не превышала 35–40 минут в зависимости от возраста пациента, тяжести речедвигательного нарушения и индивидуальных особенностей.
В рамках исследования основными методами логопедической реабилитации являлись: дифференцированный логопедический массаж, пассивная и активная артикуляционная гимнастика, дыхательные (при МД, наиболее ярко представленной наследственными атаксиями, нарушается, прежде всего, дыхательная функция) и голосовые упражнения, применение биологической обратной связи. Логопедические занятия были направлены на нормализацию тонуса и активизацию сократительной способности мышц артикуляционного аппарата; увеличение времени максимальной фонации; уменьшение гиперсаливации, препятствующей полноценному смыканию губ и удержанию нужных артикуляционных укладов; укрепление глоточного рефлекса; преодоление скандированности речевого высказывания; подготовку условий к формированию произвольных, координированных движений органов артикуляции; подавление патологической рефлекторной активности в речевой мускулатуре; нормализацию просодики.
Условием преодоления выявленного речедвигательного нарушения являлось соблюдение тесного единства логопедической реабилитации с лечебным патогенетическим воздействием, направленным на достижение оптимального качества жизни. Диагностический мониторинг, проводившийся в трех временных точках (на момент госпитализации, через 4 недели, 3 месяца), позволил определить эффективность логопедической программы и стойкость полученных результатов.
Статистический анализ результатов проводили с применением программного пакета SPSS Statistics версии 23.0 (IBM, США). Во всех случаях использовали двусторонние варианты статистических критериев. Нулевая гипотеза отвергалась при уровне значимости р<0,05 (при апостериорных попарных сравнениях – при скорректированном уровне значимости padj <0,05). Для сравнения несвязанных групп по категориальным переменным использовался тест Хи-квадрат Пирсона (x2), а при наличии ограничений к его применению – точный критерий Фишера.
Результаты исследования и их обсуждение
На момент включения в исследование у всех обследуемых обоего пола наблюдалась дизартрия легкой (6÷19 баллов по ШД) либо умеренной степени выраженности (20÷39 баллов по ШД), что соответствует незначительным (5–24%) либо умеренным (25–49%) нарушениям по МКФ.
На основании использования диагностической программы с позиций МКФ был определен логопедический реабилитационный потенциал (РП) лиц с мозжечковой дизартрией согласно четырехуровневой шкале, позволяющий прогностически определить возможности, ресурсы пациента для осуществления коррекционно-педагогической помощи с учетом потенциально возможной компенсации расстройств речи, дыхания и глотания.
До курса занятий средние значения ВМФ составляли в ЭГ 10,9±2,1 с, после интенсивной речевой терапии – 15,4±4,1 с (по сравнению с КГ: 12,2±3,3 с). С течением времени повышение данного показателя происходило в обеих группах, однако у лиц с интенсивной логопедической реабилитацией улучшение было более заметным во всех временных точках (p=0,001).
По результатам диагностики и коррекции акта глотания по шкале EAT-10 выявлен положительный эффект с более значимым снижением симптомов дисфагии в ЭГ (с 6 до 3 баллов, p=0,013), что проявлялось в снижении эпизодов поперхивания сухой твердой пищей.
Средние значения балльной оценки по шкале «VHI-10», отражающей влияние дизартрии на психологические и социальные аспекты жизни больного, в группе пациентов с МД легкой степени составили 5,24±3,65 балла, у пациентов с МД умеренной степени – 14,92±6,88 балла.
Средние значения блока «Речь» по шкале SARA составили 3±1 балл, что свидетельствовало о значительной роли приобретенного речевого дефицита в снижении КЖ лиц с мозжечковой атаксией. Значительное улучшение в области общения по шкале VHI – 10, блоку «Речь» шкалы SARA отмечали 7 (70%) пациентов ЭГ уже спустя 4 недели логопедического воздействия (балл SARA «Речь» был значимо связан со степенью дизартрии на момент начала исследования) (p<0,001). Было установлено, что ряд факторов оказывают негативное влияние на речь и коммуникацию. Пациенты почти «всегда» или «часто» испытывали трудности при общении в шумной обстановке, в состоянии стресса, разговоре с незнакомыми людьми и на фоне эмоциональной лабильности (рис. 2).
По окончании логопедической реабилитации (12 недель) три пациента (30%) смогли устроиться на работу с незначительной речевой нагрузкой, 7 (70%) – чаще общаться по телефону, 4 (40%) – улучшили эмоциональный фон и 7 (70%) – вербальную активность, 8 (80%) обследуемых выразили желание повторить курс логопедических занятий амбулаторно, в связи с чем автор усложнил речевой материал реабилитационной программы для закрепления результатов по принципу накопительного эффекта. По результатам анализа сочетанного влияния времени и логопедической реабилитации балл WHOQOL-BREF (психологическая сфера) был значимо связан с возрастом, степенью дизартрии и наличием интенсивного речевого воздействия (p<0,001).
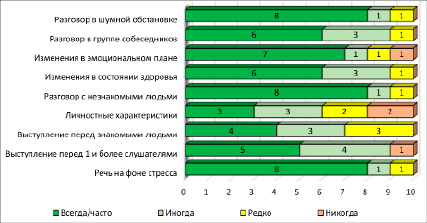
Рис. 2. Факторы, влияющие на качество речи и коммуникацию лиц с мозжечковой дизартрией
С течением времени улучшение психологического профиля происходило в обеих группах, однако у участников ЭГ улучшение спустя 12 недель было более заметным.
Выводы
1. При разработке программы логопедического воздействия автор исходил из понимания того, что производство речи представляет собой сложный процесс, включающий быстрые и точные изменения в артикуляционном аппарате (нижняя челюсть, губы, зубы, язык и мягкое нёбо), которые синхронизируются с фонационным выдохом и координируются различными областями функции моторного контроля, включая мозжечок.
2. Проведенное исследование показало, что тяжесть дизартрии и коммуникативного дефицита прямо пропорциональна негативному влиянию на качество жизни лиц с прогрессирующей мозжечковой дизартрией.
3. Применение интенсивной речевой реабилитации у лиц с редкими орфанными заболеваниями позволяет добиться более значимых результатов по сравнению с использованием традиционного логопедического воздействия, что отражено во временной динамике количественных показателей через 4 и 12 недель.
Таким образом, доказательством эффективности логопедической программы являлись улучшение разборчивости речи, увеличение времени максимальной фонации, уменьшение индекса голосовых нарушений и трудностей глотания, снижение скандированности речи и, в целом, улучшение коммуникации, что позволяет рекомендовать разработанную программу к практическому применению при восстановлении пациентов с редкими орфанными заболеваниями.
Библиографическая ссылка
Бердникович Е.С. ВЛИЯНИЕ ЛОГОПЕДИЧЕСКОЙ РЕАБИЛИТАЦИИ НА КАЧЕСТВО ЖИЗНИ ЛИЦ С ПРОГРЕССИРУЮЩЕЙ МОЗЖЕЧКОВОЙ ДИЗАРТРИЕЙ // Современные наукоемкие технологии. 2024. № 11. С. 149-156;URL: https://top-technologies.ru/en/article/view?id=40222 (дата обращения: 30.04.2026).
DOI: https://doi.org/10.17513/snt.40222



