Введение
Система социального страхования, особенно на современном этапе развития экономических отношений в России, призвана обеспечить социальную защиту граждан в части обеспечения государством гарантий определенного уровня жизни, включая компенсации при утрате ими здоровья, тех или иных способностей.
Механизм социальной защиты граждан в области охраны здоровья - устойчивая система социально-экономического поведения социальных групп и их взаимодействие друг с другом, а также с государством на рынке медицинских услуг в условиях функционирования медицинского страхования по поводу производства, распределения, обмена и потребления медицинских услуг с целью удовлетворения конкретных общественных и индивидуальных потребностей по получению бесплатной, доступной, квалифицированной и качественной медицинской помощи.
Целью данной работы является изучение проблем в области российского медицинского страхования и предложение эффективных путей их преодоления. Внедрение современных механизмов реализации добровольного и обязательного медицинского страхования должно стать одним из приоритетных направлений государственной политики.
В данной работе также раскрыта сущность понятий ОМС и ДМС, определены основные нормативные документы, регулирующие деятельность в этой сфере, раскрыты основные социальные и правовые аспекты медицинского страхования, освещены сильные и слабые стороны данной структуры.
Медицинское страхование позволяет человеку сопоставить необходимые затраты на охрану здоровья с состоянием собственного здоровья, соизмерить потребности в медицинской помощи и возможность ее получения независимо от того, кем производятся затраты: предприятием, профсоюзом или обществом в целом.
Для эффективного внедрения механизма социальной защиты необходимо определить стратегические цели и оптимальные показатели здоровья населения, обеспечить координацию взаимодействия всех структур, функционирующих в системе охраны здоровья, разработать стратегические и текущие планы развития здравоохранения и системы МС, оценить экономическую и социальную эффективности деятельности сети лечебно-профилактических учреждений.
В 1993 году в нашей стране всё же появилась новая модель здравоохранения, которая со слов исполнительного директора Федерального фонда обязательного медицинского страхования В. В. Гришина «предполагает целевой характер накопления и расходования финансовых средств на охрану здоровья и медицинского обслуживания населения, придает финансированию здравоохранения смешанный бюджетно-соцстраховский характер» [1]. Таким образом, появилась страховая система здравоохранения, при которой средства на здравоохранение формируются за счет отчислений предприятий, учреждений, организаций всех форм собственности, взносов индивидуальных предпринимателей.
Можно выделить основные противоречия, имеющиеся в настоящее время в системе охраны здоровья, обусловленные уровнем исторически сложившихся социальных отношений в обществе и объективными тенденциями развития экономики:
1. Отсутствие системного подхода в охране здоровья населения в Российской Федерации. Проблемы охраны здоровья населения решаются преимущественно усилиями органов и учреждений здравоохранения. Акцент делается на оказание медицинской помощи, а вопросы предотвращения заболеваний общими усилиями разных отраслей и секторов хозяйства оказались на втором плане.
2. Важнейшей причиной проявления неэффективности системы управления здравоохранением является утрата рычагов управления финансовыми ресурсами - для органов управления здравоохранением, а в значительной степени и для структур обязательного медицинского страхования.
3. В деятельности структур МС, органов управления здравоохранением, муниципальных органов, как правило, не просматривается единый подход к решению вопросов охраны здоровья: слабо выражена координация финансовой политики, отсутствуют серьезные попытки совместить планы оказания медицинской помощи и развития сети ЛПУ с реальными планами и объемами финансирования отрасли.
Процесс реализация социально значимой идеи внедрения в Российской Федерации обязательного медицинского страхования как одного из видов социального страхования с самого начала проходил в условиях изменяющейся окружающей реальности, причем изменяющейся по пути все большего разбалансирования между экономической и социальной системами общества, что способствовало снижению ожидаемого социально-экономического результата от внедрения ОМС.
Социально-правовые аспекты системы медицинского страхования.
Несмотря на то, что медицинское страхование как впрочем и все другие виды страхования в России за последние 10 лет сделало огромный шаг вперед, мы все еще отстаем от развитых стран по этому показателю. И поэтому, как и для многих других сфер экономики, пришедших к нам после перестройки, для страхования в России открываются огромные возможности. Медицинское страхование имеет также очень важное значение для развития отечественной системы здравоохранения и медицины.
Переход к страховой медицине обусловлен спецификой рыночных отношений в здравоохранении. В мире существует 2 модели медицинского страхования: добровольное и обязательное.
Добровольное страхование осуществляется в основном на коммерческой основе. Это страхование стало базовым элементом финансирования здравоохранения лишь в одной стране - США, где наибольшую долю национального дохода тратят на здравоохранение.
При обязательном страховании, которое возникло 110 лет назад в Германии и теперь во многих странах составляет основу финансирования здравоохранения, каждый гражданин платит определенную долю личного дохода в виде страхового взноса (или за него это делает организация, предприятие). Независимо от величины этого взноса все граждане имеют равные права на получение определенного объема медицинской помощи, оплата которой производится за счет страховых средств.
B 1992 г. Кемеровская область одна из первых в России ввела обязательное медицинское страхование. Была реализована единая система организации ОМС на базе модели регулируемой конкуренции - наиболее современной схемы социального медицинского страхования, которая предусматривает поступление страховых платежей от страхователей не напрямую, а через промежуточный финансовый фонд, который осуществляет перераспределение страховых средств между страховыми организациями в соответствии с числом застрахованных и их потребностью в медицинской помощи.
Mедицинское страхование является формой социальной защиты граждан в условиях перехода экономики cтраны к рыночным отношениям и призвано oбеспечить доступную и бесплатную медицинскую помощь гарантированного объема и качества при рациональном использовании имеющихся ресурсов здравоохранения. Используется как автономный и самостоятельный механизм для аккумуляции денежных средств, а также для создания социально-оздоровительной и реабилитационной инфраструктуры, проведения мероприятий по предупреждению страховых случаев.
Взносы в фонд социального страхования, фонд ОМС - это платежи, которые не являются налогами, не подлежат обезличиванию в государственном и региональных бюджетах. Они используются исключительно на цели защиты граждан от определенных социальных рисков. Cредства социального страхования формируются за счет ежемесячных денежных отчислений в размере 39, 5 % от фонда оплаты труда (38, 5 % - от фонда заработной платы и 1 % - от заработной платы каждого работающего).
Платежи на социальное страхование производятся следующим образом:
ü 28 % от фонда оплаты труда и 1 % из заработной платы - в Пенсионный фонд Российской Федерации;
ü 1,5 % от фонда оплаты труда - в Государственный фонд занятости населения РФ (на выплату пособий по безработице, но создание рабочих мест и др.);
ü 5,4 % от фонда оплаты труда - в Фонд социального страхования РФ на выплату пособий по временной нетрудоспособности, по беременности и родам, на погребение и др;
ü 3,6 % от фонда оплаты труда - в фонды обязательного медицинского страхования (из них 0,2 % - в Федеральный фонд обязательного медицинского страхования).
Денежными потоками обязательного медицинского страхования управляют Федеральный фонд ОМС и территориальные фонды ОМС, созданные на основании «Положения о Федеральном фонде обязательного медицинского страхования» и «Положения о территориальном фонде обязательного медицинского страхования», утвержденных Постановлением Верховного Совета Российской Федерации № 4543-1 от 24.02.93 г.
Данное положение основывается на правовой конструкции, учитывающей мировой опыт наиболее эффективной защиты общественных средств от нецелевого их использования. Создание фондов ОМС позволяет обеспечить финансовые условия для сохранения бесплатной для граждан медицинской помощи, причем территориальные фонды ОМС обеспечивают сбор страховых взносов и их использование на оплату медицинской помощи населению конкретной территории, а Федеральный фонд ОМС обеспечивает единство системы обязательного медицинского страхования в России и дотирует территориальные фонды при недостатке у них средств, вызванном объективными причинами (тяжелое состояние экономики, большое количество больных и пожилых людей и др.).
Ст. 17 Закона РФ «О медицинском страховании граждан в Российской Федерации» предполагает компенсировать недостающие средства страховыми взносами за неработающее население, которые должны перечисляться в фонды местными администрациями, органами государственного управления республик, краев, областей, городов Москвы и Санкт-Петербурга. К сожалению, из-за недостатка средств в бюджете эта часть статьи закона не выполняется [2].
Правовыми документами, регулирующими вопросы медицинского страхования являются:
1. Конституция Российской Федерации;
2. Закон РФ от 28 июня 1991 г. N 1499-I. "О медицинском страховании граждан в Российской Федерации" (с изменениями от 2 апреля, 24 декабря 1993 г., 1 июля 1994 г., 29 мая 2002 г., 23 декабря 2003 г.) и законодательные документы, регулирующие деятельность федерального и территориальных фондов ОМС;
3. Базовая программа обязательного медицинского страхования, утвержденная Постановлением Правительства РФ № 41 от 23.01.92 г.
4. Типовые правила обязательного медицинского страхования, утвержденные 01.12.93 г. ФФОМС и согласованные с Росстрахнадзором, и иные нормативно-правовые документы федерального и территориального уровней управления ОМС.
B проекте Федерального Закона «O здравоохранении в Pоссийской Федерации» (2002 г.) cтатья, касающаяся oбязательного мeдицинскoго страховaния содержит следующие положения:
Ø ОМС обеспечивает всем гражданам равные возможности в получении медицинской помощи, финансирование которой гарантируется государством.
Ø Финансовые средства системы ОМС формируются за счет отчислений страхователей на обязательное медицинское страхование.
Ø Для реализации государственной политики в области обязательного медицинского страхования создаются Федеральный и территориальные фонды обязательного медицинского страхования.
Ø Тарифы страховых взносов в фонды обязательного медицинского страхования ежегодно утверждаются федеральным законом.
Ø Для обеспечения устойчивого финансирования базовой программы ОМС органами государственной власти Российской Федерации предусматривается ежегодное поэтапное увеличение тарифа страховых взносов в фонды обязательного медицинского страхования.
Ø Реализация базовой программы обязательного медицинского страхования гарантируется государством путем закрепления доходных источников, механизма дотаций (трансфертов) бюджетам субъектов Российской Федерации из Федерального фонда финансовой поддержки субъектов Российской Федерации, предоставления субвенций в соответствии с федеральным законом о федеральном бюджете на соответствующий год с учетом средств системы фондов обязательного медицинского страхования.
Ø Законодательством Российской Федерации в области медицинского страхования устанавливается порядок использования финансовых средств обязательного медицинского страхования в организациях здравоохранения государственно-муниципального и частного сектора, в соответствии с которым обеспечивается оплата медицинских услуг в рамках программ обязательного медицинского страхования, фактически оказанных гражданам за исключением финансирования тех направлений деятельности организаций здравоохранения, расходы на которые предусмотрены соответствующими статьями бюджета.
Ø Средства, направляемые гражданами и юридическими лицами на финансирование программ обязательного медицинского страхования, подлежат льготному налогообложению в соответствии с законодательством Российской Федерации.
Ø Финансирование страховых медицинских организаций, медицинских организаций в системе медицинского страхования осуществляется фондами обязательного медицинского страхования на основе договоров на финансирование и предоставление медицинской помощи (медицинских услуг) в рамках программ обязательного медицинского страхования.
Ø Фонды ОМС и страховые медицинские организации обязаны вести персональный учет застрахованных [3].
На уровне Кемеровской области были разработаны и утверждены следующие документы:
Закон Кемеровской области от 10.12.2007 №155-ОЗ «О бюджете Территориального фонда обязательного медицинского страхования на 2008 год и на плановый период 2009 и 2010 годов» (в ред. Законов Кемеровской области от 07.06.2008 №42-ОЗ, от 30.09.2008 №84-ОЗ, от 29.12.2008 №139-ОЗ);
Закон Кемеровской области от 27.12.2007 №193-ОЗ «Об утверждении Территориальной программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи на территории Кемеровской области на 2008 год» (в ред. Законов Кемеровской области от 07.06.2008 №45-ОЗ, от 02.07.2008 №65-ОЗ, от 30.09.2008 №80-ОЗ, от 29.12.2008 №132-ОЗ);
Закон Кемеровской области от 07.06.2008 №43-ОЗ «Об исполнении бюджета Территориального фонда обязательного медицинского страхования за 2007 год»;
Закон Кемеровской области от 18.12.2008 №109-ОЗ «О бюджете Территориального фонда обязательного медицинского страхования на 2009 год и на плановый период 2010 и 2011 годов» [4].
В Кемеровской области с сентября 2007 года по 15 марта этого года по губернской программе добровольного медицинского страхования (ДМС) застраховано 42,5 тыс. человек. Из них около 25 тыс. или 59 % участвуют в ДМС впервые.
Ежегодно в Кемеровской области в программах ДМС принимают участие порядка 150-180 тыс. человек. На данном этапе "чистый" прирост составил 14-17 %. Наибольший интерес программа вызвала у работников малых и средних предприятии и представителей бюджетной сферы. По данным на середину марта, заключено более 1 тыс. коллективных договоров. Число застрахованных по одному договору варьируется от 10 до 500 человек и более. Индивидуальные договоры страхования заключили 441 человек.
Процент охвата страхованием по ОМС жителей Кемеровской области составляет 93,2 % от статистической численности населения области, которая по данным территориального органа государственной статистики на 01.01.2008 г. составляла 2 823 500 человек [4].
По состоянию на 01.01.2009 года структура застрахованных по ОМС жителей Кемеровской области выглядит следующим образом:
работающих граждан - 1 044 898 человек (41,3 %)
неработающих граждан - 1 486 562 человек (58,7 %)
Неработающее население Кемеровской области по статусу делится на 3 категории, а именно:
дети до 18 лет - 513 917 человек (35 %)
пенсионеры - 568 690 человек (38 %)
прочие неработающие - 403 955 (27 %).
Соотношение мужчин и женщин на 01.01.2009 года в разрезе статусов представлено на рис. 1:
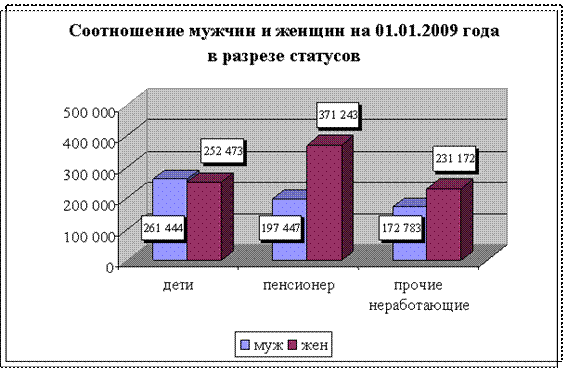
Рис. 1. Соотношение мужчин и женщин на 01.01.2009 года застрахованных по ОМС
В Кемерове и Новокузнецке страховка стоит 3,6 тыс. рублей в год, для жителей других городов и районов Кузбасса, где действуют понижающие коэффициенты, - меньше. При этом все застрахованные имеют право полечиться на 50 тыс. рублей.
В течение 2008 года в медицинских учреждениях Кемеровской области дважды проводился мониторинг лекарственного обеспечения и цен на медикаменты и изделия медицинского назначения (ЛС и ИМН).
В мониторинге за 2 полугодие 2007 года приняли участие 74 медицинских учреждения, или 54 % от общего количества медицинских учреждений системы ОМС. По итогам проведенного мониторинга к медицинским учреждениям были применены меры финансового воздействия. За необоснованное превышение затрат на приобретение медикаментов с 59 медицинских учреждений были удержаны финансовые средства в сумме 579,9 тыс. руб. Выплаты стимулирующего характера за экономию денежных средств и наличие эффективно организованного процесса лекарственного обеспечения были произведены в этом же размере 17 медицинским учреждениям.
В мониторинге за 1 полугодие 2008 года участвовало 61 медицинское учреждение (45 % от общего количества). Финансовые санкции за необоснованное превышение затрат на приобретение ЛС и ИМН составили 182,8 тыс. руб. по 19 МУ, выплаты стимулирующего характера 187,3 тыс. руб. по 21 МУ [4].
В ходе проведенных в 2008 году ревизий и проверок выявлено 47,4 млн. руб. нерационально использованных средств ОМС, в том числе:
43,2 млн. руб. - нерациональное использование средств ОМС в медицинских учреждениях;
4,2 млн. руб. - нерациональное использование средств ОМС в страховых медицинских организациях.
Кроме того, 4,9 млн. руб. необоснованно получены страховыми организациями в связи с завышением численности застрахованных.
Основными направлениями в нерациональном использовании средств ОМС являются:
-расходование средств ОМС сверх норм, установленных муниципальным заказом, завышение заработной платы в связи с неправильным применением нормативных документов;
-оплата видов расходов, не включенных в структуру тарифов на оказание медицинских услуг в системе ОМС (капитальный и текущий ремонт, хозяйственные расходы, приобретение оборудования, оплата транспортных и коммунальных услуг);
-финансирование структурных подразделений медицинских учреждений, которые должны финансироваться за счет средств бюджета;
-приобретение медикаментов, не соответствующих утвержденному формулярному списку.
По результатам проведенных ревизий и проверок выставлялись предписания об устранении выявленных нарушений и восстановлении средств ОМС, использованных не по назначению. Средства ОМС восстанавливались проверенной организацией за счет средств соответствующих бюджетов, платных услуг или ДМС.
Страхователями по ОМС, т.е. теми субъектами, которые уплачивают страховые взносы на обеспечение всех граждан медицинским страхованием, для неработающего населения выступает государство в лице органов исполнительной власти, для работающего населения - предприятия, учреждения, организации независимо от формы собственности и хозяйственно-правового статуса, лица, занимающиеся индивидуальной трудовой деятельностью, и лица свободных профессий. Под лицами свободных профессий подразумеваются лица творческих профессий, не объединенные в творческие союзы.
Страхователи несут ответственность за правильность начисления и своевременность уплаты страховых взносов. За нарушение порядка уплаты страховых взносов к ним применяются различные финансовые санкции (Согласно ст. 9 Закона РФ «О медицинском страховании граждан в Российской Федерации»):
1) за отказ от регистрации в качестве страхователя штраф в размере 10 % причитающихся к уплате страховых взносов;
2) за непредставление в указанные сроки расчетной ведомости по страховым взносам - штраф в том же размере с суммы начисленных за квартал взносов;
3) в случае сокрытия или занижения сумм, на которые должны начисляться страховые взносы, - штраф в размере страхового взноса с заниженной или сокрытой суммы, взимаемый сверх причитающегося платежа взносов с учетом пеней;
4) за просрочку уплаты страховых взносов - пени за каждый день просрочки. [2]
Страхователь обязан заключить договор обязательного медицинского страхования в пользу конкретного работающего гражданина сразу после подписания с ним трудового соглашения. С момента расторжения трудового договора обязанности работодателя (как страхователя) по обязательному медицинскому страхованию перед работником прекращаются и переходят к другому страхователю, в зависимости от нового статуса застрахованного (безработный, работник другого предприятия, пенсионер и т.д.).
Органы государственного управления, выступающие страхователем неработающего населения, обязаны заключить договор обязательного медицинского страхования при наличии двух условий:
§ гражданин не должен работать;
§ гражданин должен постоянно проживать на территории, подведомственной органу государственного управления, а также это касается вынужденных переселенцев и лиц, попавших в экстремальные ситуации.
Обязанность органа государственного управления как страхователя прекращается:
§ при поступлении гражданина на работу;
§ при перемене гражданином постоянного места жительства;
§ в случае смерти гражданина.
Ответственность страхователя за уклонение от заключения договоров обязательного медицинского страхования определяется ст. 27 Закона «О медицинском страховании граждан в Российской Федерации». Требовать от страхователя исполнения возложенной на него обязанности по заключению договора ОМС могут:
§ гражданин, в пользу которого должен быть заключен договор обязательного медицинского страхования;
§ органы государства (прокуратура, органы здравоохранения, фонды ОМС и др.), в функции которых входят общий надзор за соблюдением законности или обязанности по защите интересов населения в области охраны здоровья и по обеспечению реализации Закона «О медицинском страховании граждан в Российской Федерации» [2].
Страхователи могут влиять на исполнение обязательств по договору ОМС, используя:
§ переговоры с руководителями страховой медицинской организации, применение предусмотренных договором штрафных санкций;
§ расторжение договора ОМС (это повлечет за собой прекращение финансирования территориальным фондом страховой медицинской организации);
§ обращение в суд в случае недостижения согласия в ходе переговоров;
§ влияние через своих представителей в управлении фонда обязательного медицинского страхования.
Страхователь обязан вносить страховые взносы на ОМС в порядке, установленном действующим законодательством. В случае невыполнения данной обязанности взносы могут быть взысканы в принудительном порядке. Механизм принудительного взыскания взносов предусмотрен Законом «О медицинском страховании граждан в Российской Федерации» и установлен «Положением о порядке уплаты страховых взносов в Федеральный и территориальные фонды обязательного медицинского страхования», утвержденным Постановлением Верховного Совета Российской Федерации № 4543-1 от 24.02.93 и «Инструкцией о порядке взимания и учета страховых взносов (платежей) на обязательное медицинское страхование», утвержденной Постановлением Совета Министров - Правительства Российской Федерации № 1018 от 11.10.93.
Добровольное медицинское страхование аналогично обязательному и преследует ту же социальную цель - предоставление гражданам гарантии получения медицинской помощи путем страхового финансирования.
Во-первых, ДМС, в отличие от ОМС, является отраслью не социального, а коммерческого страхования. ДМС наряду со страхованием жизни и страхованием от несчастных случаев относится к сфере личного страхования.
Во-вторых, как правило, это дополнение к системе ОМС, обеспечивающее гражданам возможность получения медицинских услуг сверх установленных в программах ОМС или гарантированных в рамках государственной бюджетной медицины.
В-третьих, несмотря на то, что и та и другая системы страховые, ОМС использует принцип страховой солидарности, а ДМС - принцип страховой эквивалентности. По договору ДМС застрахованный получает те виды медицинских услуг и в тех размерах, за которые была уплачена страховая премия.
В-четвертых, участие в программах ДМС не регламентируется государством и реализует потребности и возможности каждого отдельного гражданина или профессионального коллектива.
Добровольное частное медицинское страхование в большей или меньшей мере присутствует почти во всех странах, занимая ведущие места на национальных страховых рынках. Это объясняется тем, что государственных или обязательных страховых финансовых ресурсов, направляемых на развитие медицины, в настоящее время недостаточно для оказания населению медицинской помощи на уровне наиболее современных медицинских стандартов.
С экономической точки зрения ДМС представляет собой механизм компенсации гражданам расходов и потерь, связанных с наступлением болезни или несчастного случая. Таким образом, страхование медицинских затрат является страхованием ущерба и защищает состояние клиента от внезапно возникающих расходов.
При страховом покрытии потери дохода страховщик выплачивает застрахованному денежное возмещение за день болезни. Размер возмещения и дата начала его выплаты согласуются в договоре и зависят от получаемого застрахованным трудового дохода и дня, установленного трудовым законодательством или действующей системой социального страхования, до которого потеря трудового дохода в результате заболевания покрывается либо работодателем, либо обязательны медицинским страхованием.
В условиях лицензирования страховой деятельности на территории России Росстрахнадзор РФ конкретизировал понятие и определил МС только как «совокупность видов страхования, предусматривающих обязанности страховщика по осуществлению страховых выплат в размере частичной или полной компенсации дополнительных расходов застрахованного, вызванных обращением застрахованного в медицинские учреждения за медицинскими услугами, включенными в программу МС».
В современных условиях дополнение ДМС страхованием потери дохода становится все более актуальным, поскольку растет число индивидуальных предпринимателей и лиц свободных профессий, которые не подлежат обязательному социальному страхованию и в случае болезни теряют свой личный доход. Кроме того, серьезные потери трудовых доходов наблюдаются у совместителей, которым потеря дохода в рамках социального страхования возмещается только по основному месту работы, оставляя без компенсации дополнительные заработки.
Экономическими предпосылками возникновения ДМС являются следующие факты:
- во-первых, ДМС появляется и успешно развивается там и тогда, где и когда возникает необходимость оплаты медицинских услуг. Если медицинская помощь оказывается бесплатно и полностью финансируется государством или системой ОМС, то потребность в дополнительном медицинском страховании отсутствует;
- во-вторых, периодичность наступления риска заболевания в течение жизненного цикла человека позволяет отнести этот риск к числу страхуемых за счет выравнивания его последствий для больших групп населения. Риск болезни реально затрагивает каждого человека, но при этом выявлена устойчивая статистическая закономерность, позволяющая разделить жизнь человека на четыре периода, характеризующих частоту наступления заболевания:
1) с рождения до 15-летия - период детских заболеваний, характеризующийся достаточно высоким уровнем заболеваемости:
2) с 15 до 40 лет - период стабильности, характеризующийся наименьшей заболеваемостью:
3) с 40 до 60 лет - период постепенного нарастания риска ухудшения здоровья и заболеваемости;
4) после 60 лет - период наиболее высокого риска заболеваемости.
В этом плане полис добровольного медицинского страхования больше всего напоминает абонемент, который позволяет в течение некоторого срока (обычно это один год) пользоваться услугами определенных медицинских учреждений. Количество, качество и разновидность этих услуг зависят от того, какой именно полис вы приобретете.
Экономичные - от 12 000 руб. Это самая дешевая разновидность полисов ДМС, и услуг в нее входит не так уж много. Чаще всего это возможность посещать поликлинику, вызвать «скорую помощь». В случае госпитализации за пребывание в больнице владельцам таких полисов уже придется доплачивать.
Стандартные - от 15 000 руб. Самый распространенный вариант ДМС, включает в себя: диагностические исследования, посещение врача (как терапевта, так и других специалистов), вызов врача на дом, услуги «скорой помощи», восстановительное лечение (ЛФК, массаж, физиотерапию), госпитализацию.
Полисы «Семейный врач» - от18 000 руб. В принципе, это тот же самый «стандартный» комплект медицинских услуг за одним исключением: владельцы «семейных» полисов «приписаны» к одному врачу, который наблюдает их в течение всего срока действия полиса.
Стоматологические - от 18 000 руб. Это те же самые стандартные полисы ДМС, к которым «прибавлены» услуги стоматологии (как правило, они дороже обычных примерно на 25-30 %)
Детские полисы - от 18 000 руб. Большинство страховщиков выделяют полисы ДМС для детей в отдельный класс. Это связно с тем, что дети чаще болеют и им необходимо более тщательное медицинское наблюдение, поэтому детское ДМС, как правило, дороже взрослого на 20-30 %. Детские полисы обычно разделяют на группы по возрастному признаку: для детей до 1 года, от 1 года до 5 лет и от 5 до 15 лет. Причем чем старше ребенок, тем ниже цена полиса.
Программы высших категорий - от 30 000 руб. Могут включать услуги нетрадиционной медицины - как диагностические, так и лечебные, например иридодиагностику, мануальную и иглорефлексотерапию, гирудотерапию, гомеопатическое лечение без ограничений по количеству оказываемых процедур. Оплачиваются лекарственные препараты при амбулаторном лечении, гарантируется пребывание в одноместных палатах повышенной комфортности и категории люкс при стационарном лечении, по медицинским показаниям организуются дорогостоящие высокотехнологичные виды диагностики и лечения: коронарография, аортокоронарное шунтирование, трансплантация органов.
Для будущих мам - от 30 000 руб. Такое ДМС обеспечивает сопровождение беременности и роды в комфортных условиях.
На случай ДТП - от 20 000 руб. Эти полисы гарантируют экстренную помощь и последующее лечение пострадавшим в автомобильной аварии людям.
Санаторно-курортное лечение - от 15 000 руб. Обычная путевка на 7-10 дней в санаторий. Единственное отличие в том, что лечение находится под контролем страховой компании и пациентам не приходится требовать от врачей необходимые процедуры.
Оздоровительные полисы - от 20 000 руб. Относительно недавно появившийся на рынке ДМС продукт. Владельцам оздоровительных полисов в конце срока возвращают часть страховой премии, если они тщательно следовали рекомендациям врачей и их здоровье за срок действия ДМС не ухудшилось.
В-третьих, потребность в ДМС напрямую зависит от того, в какой части риск заболевания покрывается обязательными системами МС.
В-четвертых, спрос на частное медицинское страхование определяется во многих случаях желанием получить гарантию не только лечения, но и высокого уровня обслуживания в медицинском учреждении (отдельная палата, сиделка, лечение у ведущих специалистов и некоторые другие услуги).
В-пятых, потребность в ДМС становится весьма актуальной при выезде за рубеж, особенно в те страны, где получение визы невозможно без предъявления медицинской страховки на время поездки.
Социально-экономическое значение ДМС заключается в том, что оно дополняет гарантии, предоставляемые в рамках социального обеспечения и социального страхования, до максимально возможных в современных условиях стандартов. Это касается в первую очередь проведения дорогостоящих видов лечения и диагностики; применения наиболее современных медицинских технологий; обеспечения комфортных условий лечения; осуществление тех видов лечения, которые включены в сферу «медицинской помощи по жизненным показаниям».
Предметом ДМС являются расходы на необходимое с медицинской точки зрения медицинское обслуживание застрахованного лица в случае болезни или при несчастном случае. Исходя из возможностей современной медицины и потребности клиентов, страховые организации разрабатывают правила страхования, а затем конкретизируют их, составляя различные программы ДМС.
Под страховым случаем в ДМС понимают обращение застрахованного лица в медицинское учреждение (к врачу) за медицинской помощью. Страховой случай считается урегулированным, когда по медицинским показаниям исчезает необходимость дальнейшего лечения. Число страховых случаев по правилам ДМС может быть неограниченным.
Страховое покрытие по ДМС определяется:
1) либо твердо установленной страховой суммой, в пределах которой оплачивается годовой объем конкретных медицинских расходов застрахованного;
2) либо перечнем случаев, при которых гарантируется полная оплата лечения;
3) либо перечнем медицинских расходов с лимитом ответственности страховщика по каждому виду.
В правилах страхования ДМС аналогично другим видам страхования приводится стандартный набор исключений из страхового покрытия.
Страховая выплата не производится страховщиком, если:
1) заболевание явилось результатом несчастного случая вследствие военных действий или военной службы;
2) заболевание наступило вследствие преднамеренных действий застрахованного;
3) лечение проводилось методами, не признанными официальной медициной, или в клиниках, не имеющих официальной аккредитации или лицензии.
Урегулирование страхового случая в ДМС также имеет существенные особенности по сравнению с другими видами страхования. Во-первых, страховой случай по ДМС растянут во времени и совпадает с периодом нетрудоспособности застрахованного. Во-вторых, длительность страхового случая определяется методикой лечения и устанавливается медицинским учреждением или частнопрактикующим врачом. В-третьих, медицинские услуги должны быть предоставлены лечебными учреждениями или врачами, аккредитованными страховщиком, а лекарства и другие медикаменты, выписанные по рецепту.
Оплата медицинской помощи может осуществляться разными способами.
1. Наиболее простой и традиционный метод можно описать так: медицинское учреждение выставляет счет клиенту, который в свою очередь оплачивает и представляет его в страховую компанию, которая компенсирует ему расходы на лечение, либо клиент, получив счет, отправляет его к страховщику для оплаты.
2. Более распространенным является способ оплаты медицинских услуг без участия застрахованного клиента, когда медицинское учреждение направляет счет на оплату предоставленных услуг непосредственно страховой компании. Причем счета могут выставляться за согласованные страховщиком и медицинским учреждением периоды по целым группам пролеченных клиентов, застрахованных данной страховой компанией.
Обычно каждая страна имеет тарифные планы медицинских услуг, которые используются при расчетах в рамках социального обеспечения и ОМС. Частное медицинское страхование использует их в качестве основы расчетов, устанавливая системы оплаты по 100 % -ному тарифу социального обеспечения (или ОМС), 150 % -ному или даже 300 %-ному тарифу, что зависит от конкретной программы страхования, выбранной страхователем. В России действуют Правила предоставления платных медицинских услуг населению, утвержденные постановлением Правительства от 13.01.96г. №27.
3. В последнее время в связи с наметившейся тенденцией неуклонного удорожания медицинских услуг и наблюдающимся ростом убыточности в МС по прямым страховым операциям стали появляться совершенно новые системы оплаты медицинских услуг.
Прогресс медицины, растущие затраты в здравоохранении, рост заболеваемости делают необходимым ежегодный пересмотр страховщиками страховых тарифов и премий в сторону их увеличения.
Заключение
B последние десятилетия наблюдается кризис российского здравоохранения, что можно объяснить ограничением финансовых возможностей государства, вызванным общим замедлением темпов роста производства при нарастании бюджетного дефицита. Это сделало невозможным обеспечение необходимых расходов на здравоохранение только за счет государственных фондов. Появилась идея перехода к новой системе организации здравоохранения. Более того, назрела необходимость радикальных качественных перемен в рамках самой этой системы.
Система здравоохранения России подверглась прежде всего в антимонопольным мерам, децентрализации и разгосударствлению, что привело к кардинальным преобразованиям отрасли; в противном случае нарастала бы социальная напряженность, так как медицинские учреждения не удовлетворяли потребности населения. На основе мирового опыта была выбрана идея перехода к медицинскому страхованию и принят Закон "О медицинском страховании граждан в Российской Федерации", согласно которому новая бюджетно-страховая система финансирования здравоохранения предполагает, что медицинское страхование должно осуществляться на многоуровневой основе и использовать для этого:
- прежние каналы бюджетных ассигнований (для обязательного страхования наименее защищенных групп населения и для выполнения части социальных программ на республиканском и местном уровнях);
- специальные внебюджетные фонды, (федеральный и территориальные фонды обязательного медицинского страхования, формируемые из взносов предпринимателей и самодеятельных граждан на обязательное медицинское страхование);
- средства государственных и общественных организаций (объединений), предприятий и других хозяйствующих субъектов;
- личные средства граждан;
- безвозмездные и (или) благотворительные взносы или пожертвования;
- кредиты банков и других кредиторов;
- иные источники не запрещенные законодательством .
Помимо ОМС законом вводится понятие ДМС, которое обеспечивает гражданам получение дополнительных медицинских услуг сверх установленных базовыми программами медицинского страхования.
Общая система медицинского страхования создается ради единой цели - гарантировать гражданам при возникновении страхового случая получение медицинской помощи за счет накопленных средств и финансировать профилактические мероприятия по снижению частоты страховых случаев.
В итоге, медицинское страхование гарантирует и делает доступными высококачественные медицинские услуги, а во-вторых, помогает решению проблемы привлечения дополнительных финансовых ресурсов в сферу здравоохранения.
Основная идея медицинского страхования - создать рыночную среду для работы учреждений здравоохранения, что в свою очередь основано на участии граждан, предприятий или предпринимателей в финансировании охраны здоровья напрямую или через посредничество страховых медицинских организаций. Частная медицина в настоящее время представлена частнопрактикующими врачами, клиниками и больницами, находящимися в индивидуальной собственности. Их финансирование осуществляется за счет платного медицинского обслуживания пациентов.
Таким образом, систему медицинского страхования целесообразно рассматривать в двух аспектах. В узком смысле это процесс поступления финансовых ресурсов и их расходование на лечебно-профилактическую помощь, дающий гарантию получения этой помощи, причем ее объем и характер определяются условиями страхового договора.
В более широком смысле страховая медицина представляет собой систему общественного здравоохранения, экономическую основу которой составляет финансирование из специальных страховых фондов.
Ведение добровольного и обязательного медицинского страхования имеет огромную роль в развитии системы здравоохранения и позволит в перспективе поднять на более качественный уровень российскую медицину.
Библиографическая ссылка
Глюмова Л.А. СОЦИАЛЬНО-ПРАВОВЫЕ АСПЕКТЫ СИСТЕМЫ МЕДИЦИНСКОГО СТРАХОВАНИЯ // Современные наукоемкие технологии. 2009. № 11. С. 65-75;URL: https://top-technologies.ru/ru/article/view?id=25981 (дата обращения: 26.03.2026).



